臨床問題解決能力アップへの近道☆CAMR関連情報ランキング!
CAMR基本テキストリハビリのコミュ力

すぐに役立つ知識を学ぶ!
人の運動システムの特徴に基づくアプローチで、すぐに使えるベテランの臨床知を簡単に学べます!
詳細はこちら
CAMR公式 Facebookページ

最新のCAMR情報を更新!
講習会のご案内や、CAMR研究会からのメッセージなど、CAMRの最新情報が最速で得られます!
詳細はこちら
CAMR公式 ホームページ

CAMRのすべてがわかる!
基本概念から活動記録まで、CAMRをもっと知りたい方へ。関連論文やエッセイも多数掲載しています!
詳細はこちら
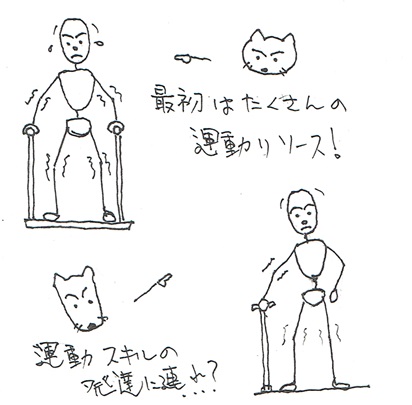
生活課題を達成するのは、筋力ではない!-運動スキルの重要性(その6)
前回は、患者さんの運動スキル学習がより柔軟に適応性を持って発達するためには運動リソースができるだけ豊富な方が良い、そしてその方法は運動課題を通してという話でした。
それに座位での基礎定位の話を例にしましたが、座っているだけで筋力・筋活動・持久性は改善するかもしれないが、柔軟性はあまり改善しないのでは?と思われたかもしれません。
まあ、確かにその通りです。特に姿勢保持などの静的で身体活動が目立って大きくない運動課題の間はセラピストが直接患者さんの柔軟性を改善する必要があります。
他のエッセイで説明していますが、体を硬くするのは脳性運動障害で基本的に動き出すための問題解決です。しかし時にこの「体を硬くする」作動が暴走して、偽解決となり新たな問題を引き起こします。体が硬くなりすぎて運動範囲が小さくなり、動くことに抵抗が生まれて大きな努力を必要とします。また硬さのために血流なども悪くなり、不快感や痛みが生じたりします。
この硬さとそれに付随する問題を改善するためには、学校で教わるような関節可動域訓練やストレッチ訓練も良いのですが、学校で習うストレッチでは関節ごとや筋群毎に個々に局所的に行っていきますよね。そこが少し弱点です。
全身の軟部組織は繋がっていてお互いに影響し合います。それで身体の一部の柔軟性を改善しても、他の大部分が硬いままであれば、改善した一部の柔軟性も全体の硬さとの相互作用で引き込まれてまたすぐに元の硬さになってしまうからです。それで柔軟性の改善訓練もできるだけ全身的に多要素も同時に行う方が効率的です。
この硬さを改善するのに僕のお勧めは上田法という徒手的療法です。全身の広範囲に多要素・多部位同時に柔軟性を改善します。広範囲に過緊張が低下しますので効果も比較的長続きし、その間に様々な身体活動を行う機会が広がるわけです。
また痛みの問題も筋活動を制限して運動パフォーマンスを低下させます。できればセラピストがマニュアル・セラピーなどの徒手的療法で直接痛みを改善することが求められます。
痛みにしても脳性運動障害後の硬さにしても運動や重心の移動範囲を狭く制限しますし、筋活動の多様さや強さも制限してしまいますので、運動スキル練習の効果を低下させてしまいます。
そして痛みにしても脳性運動障害後の硬さにしても患者さん自身では改善が難しいので、セラピストが直接手を下して痛みや柔軟性の改善を行う必要があります。
ここまでのまとめです。運動スキル学習を進める上で、身体リソースを豊富にすることで運動スキルはより柔軟で適応的、多様に生み出される可能性があります。
また痛みや脳性運動障害後の硬さは、負の運動リソースと呼ばれ、運動パフォーマンスを低下させます。これらは患者さん自身では改善できないことが多く、セラピストが徒手的療法などで関与する必要があります。
筋力や筋活動の多様さ、持久性などは運動スキル創出の適切な課題を通して同時に豊かにすることができます。
もう一つ運動リソース改善にセラピストが多く関われるのは環境リソース(装具や自助具、生活環境など)の工夫と提案です。ここでは長くなってしまうので、これについてはこれだけにしておきます。
次回は、運動スキル学習におけるポイントである課題設定について説明します。(その7に続く)
※No+eに毎週木曜日は、別のエッセイを投稿中!最新の投稿「運動スキル学習-運動スキルが創造されるまで(その3)」https://note.com/camr_reha




生活課題を達成するのは、筋力ではない!-運動スキルの重要性(その5)
さて、今回から患者さんが運動スキルを発達させる過程を、リハビリのセラピストがどのように手伝ったら良いのかを考えてみます。
まずこれまでの話で、運動スキルとは「課題達成のための運動リソースの利用の仕方」であると述べてきました。つまり運動スキルは利用可能な運動リソースが多様で多量であればより十分に、柔軟に、多彩に生まれてくる可能性があります。材料が多様で多量であれば、より多彩で豊富な製品が生まれてくるのと同じ理屈です。
従ってセラピストは常に元になる身体リソースや環境リソースなどの運動リソースを増やしていくことが基本の仕事の一つです。
たとえば筋力という身体リソースをより改善することは大事ですが、一つの筋活動だけを強くしても運動スキルの材料としては不足ですよね。できれば多様な筋活動があって、それぞれの筋活動ができるだけ強いと良い訳です。
かといって人に存在する無数の筋活動を一つ一つ強化するなんていうのは実用的ではありません。どれだけ時間があっても足りないわけです。
そこでCAMRでは、筋力や筋活動の多様さ、持久性などの身体リソースの改善は適切な運動課題を設定して運動スキル学習と同時に改善するようにします。適切な課題を通して様々な身体活動を行うことにより、運動認知を適切化し、必要な身体リソースを増やし、なおかつ基本となる運動スキルも生み出すわけです。
まずは筋力や筋活動の多様さ、持久性などの身体リソースはそれらを利用するためのもっとも基本的な運動スキルの創造過程の中で同時に改善していきます。
もっとも基本的な運動スキルとは、たとえば「基礎定位の運動スキル」です。基礎定位とは、大地と重力の間で身体を安定させる能力です。人にとってもっとも基本的な能力の一つです。これを行うための運動スキルを発達させることがまず必要になります。
たとえば脳卒中直後の患者さんが最初にリハビリを開始するときのことを考えてみましょう。ベッドの上で介助して健側へ寝返りして、両下肢をベッドから垂らし、座位になってその姿勢を保持してもらいます。
患者さんは座位姿勢を保持しようとしますが、身体の状態の変化が把握できていないので座位を保持することができません。元気な頃のように座ろうとすると患側へ倒れてしまいます。当然ながら元気だった頃の運動スキルが役に立たないのです。
そこで通常セラピストは、「健側上肢へすがって、健側中心に座る」という課題を出します。
患者さんは試行錯誤し、失敗を繰り返したりしながら徐々に健側中心に安定して座るための運動スキルを次第に生み出します。
運動システムは全体として、この安定した座位保持のために新たに再組織化されます。たとえば患側上肢は最初弛緩状態のため、重りとして体幹を患側に引っぱりますが、徐々に屈曲して硬くなり、体幹に近づいて体幹と一つになって動くようになります。麻痺した弛緩状態の部分でも体を硬くするための身体リソースである伸張反射やキャッチ収縮などによって硬くなっていくわけです。もちろん健側の筋力や筋活動も盛んになって新たな運動スキルに利用されます。
面白いのはこの段階で、身体を安定させる方法にどんな身体リソースを使うかは患者さん毎に違っています。元々農業などで体を使ってきた人は、体幹の強さや手脚の力で重心を健側に引っ張って安定させますし、筋力の弱い人は柔軟性を利用してより体幹を健側へしならせながら重心を引きつけます。下腹部から腰部にかけて太った方はそれだけで基底面が広く、重心も低いので特に苦労することなく座ったりされます。その体型自体が座位での基礎定位に役立つリソースなのです。
運動システムの個性によって、様々な運動リソースが利用されるわけです。運動スキルを生み出しながら、その過程で体の健側寄りの軸を中心にするために筋力や筋活動は必要な改善をしていくのです。
ともかくこれが基礎定位の第一段階です。ここで身に付けた運動スキルはやがて、起立や立位保持、歩行の中に組み込まれてより複雑な運動スキルに発達するわけです。(その6に続く)




生活課題を達成するのは、筋力ではない!-運動スキルの重要性(その4)
ここまでの流れでわかったこと。
必要な生活課題を達成するのは筋力や柔軟性などの運動リソースではなく、運動スキルであるということ。運動スキルとは運動システムが自律的に利用可能な運動リソースを見つけて、課題達成するための方法としてその時その場で生み出されるものです。
これが機械と人の運動システムの大きな違いです。機械ができることは、最初に組み込まれた機能によって特定されます。汎用的なAI学習機能を持った平地移動用のロボットができたとします。そして人や動物が水中を移動する方法を学習します。でもそれで水中移動ができるわけではありません。地上移動用の機能しか持っていないので、水中では移動できませんよね。防水の機能がなくてすぐにショートしちゃうかも(^^;)橋や船を作ろうなどと言い出すかも知れません(^^;)
いずれにしても解決方法を学習して選択するだけですから、憶えて再現するという作動をしているに過ぎません。
でも人は地上移動のみならず、経験と学習を積んで水中も移動できるようになります。水中移動のための「泳ぐ」という新しい運動スキルを生み出すことができるからです。同様に樹上でも泥の中でも氷の上でも移動するための運動スキルをその時、その場で生み出すことができます。人の運動スキルは再現ではなく、創造なのです。人はとても素晴らしい運動システムを持っているのです。
それでCAMRでは機械は機能特定型の運動システム、人は課題特定型の運動システムと呼びます。機械は最初に盛り込まれた機能によってできることが決まってしまいますが、人では必要とされる課題によってできることが新たに創造されるからです。この新たに運動スキルを生み出す能力こそが、人を人たらしめている重要なものの一つでしょう。
そのように考えると、従来のリハビリでは筋力や柔軟性などの運動リソースにあまりにも注意が向いていて、運動スキルについては無関心で患者さん任せだったように思います。
もちろん筋力や柔軟性を増やすことはとても重要なことですが、リハビリはこれまで運動スキルの考えが浅かったためにまずいところもあったのです。たとえば片麻痺患者さんの分回し歩行を見ると、健常者のやり方と違う「代償運動」であり、形の異なる「異常歩行」であると考えたりしました。
障害のある方が、「利用可能な運動リソースを何とか工夫して必要な課題を達成している」と価値のあることとは見ないで、マジョリティである健常者の立場から「間違っている、劣っている」という評価を下してしまいます。
人は障害によって身体リソースを失ってもなお、新しい運動スキルを生み出すことによって動こうとするし、必要な課題を達成しようとしているという感動するべき存在であるという気付きが持てないのです。控えめに言っても運動スキルを創出する能力はとても素晴らしいものです。リハビリがこの点に注目しないのは残念なことです。
だからCAMRで考えるリハビリとは、患者さんにとって必要な運動課題達成のために患者さん自身がどのような運動スキルを生み出せるかに焦点を当てることです。リハビリの役割とは、患者さんが必要な課題達成のための運動スキルを創出する過程を助けることです。そしてより適応的で実用的な運動スキル創出の可能性を広げることでしょう。
私たちはそのために運動スキルを理解するということをここまで行ってきました。次回から実際にその方法について考えてみましょう。(その5に続く)




生活課題を達成するのは、筋力ではない!-運動スキルの重要性(その3)
前回は、運動スキルは運動プログラムの様に「やり方を憶えて再現するものではない」ということを説明しました。運動スキルは身体リソースや環境リソースの意味や価値を知り、それらが生み出す自分にとっての更に新しい価値や意味を予測して、新しい情報や方法を生み出す過程です。
今回説明することは、「運動スキルは運動する本人にしか生み出せない」ということです。
どうしてかというと、ある人がどんな運動システムの個性や運動リソースの構成比などを持っているかということは、その人本人にしかわからないからです。つまり自分にとって価値のある運動リソースはその人本人にしかわかりません。だからその人にあった運動スキルを生み出せるのはその人自身しかいません。他人が教えるわけにはいかないのです。
そうすると「いや、一流のコーチはアスリートに競技の運動のやり方を教えているではないか」という反論を受けることもあります。
これも勘違いで、コーチが担当する選手に運動方法を教えることはできません。会話を聞いてみればすぐにわかりますが、コーチは「こうなるともっとパフォーマンスがアップするよ」と言っています。つまり「こうなると」という課題を提示しているのです。
「地面を蹴るときに、まずハムストリングの収縮から始めて収縮開始後すぐにピークに持っていって三頭筋を柔らかく収縮するんだ」などと運動のやり方を教えられるわけがないからです。個人個人個性がありますし、第一ある筋肉の収縮の強さや収縮の複雑なタイミングを教えられるわけがありません。
実際には単に「つま先を伸ばして」とか「空中で自分の膝を持つつもりになって」とかの課題を提示します。指示された選手がその達成方法を試行錯誤しながら自ら生み出し、発達させ、熟練させていくのです。もちろんコーチが運動課題と運動スキルの関係に精通すると、課題達成のためのある程度のアドバイスはできるようになります。
リハビリでも同じで、課題達成のやり方は教えられません。セラピストが適切な課題を提示して、患者さんにその課題達成のための運動スキルを生み出していただくことが重要です。
またもう一点、これには非常に重要なポイントがあります。それはある課題達成の運動スキルを生み出し、発達させるためには「その課題が何とか達成可能である」ということです。
どういうことかというと、廃用が強くて全身の筋力低下があり、立つことさえ難しい患者さんにいきなり「一人で歩いて」という運動課題を出しても当然その過程を実行し経験できるわけがないので、運動スキルが生まれる訳がないのです。
こんな場合は「両手で平行棒を持ち介助されて立ち上がる」といった風にまず運動課題を達成可能なものから始めていく必要があります。できるようになるにつれて「介助無しに」→「平行棒の支持は片手で」→「両手で杖を使って」などと徐々に運動課題を「難しいけれどなんとか達成可能なレベルの運動課題」に修正していく必要があります。
最初は簡単な運動スキルを生み出し、熟練させて、課題が難しくなるにつれて、運動スキルは徐々に複雑に発達していきます。
このシリーズの「その1」で説明しましたが、鉄鉱石というリソースはそのままでは利用できません。まず精錬して鉄のかたまりにし、さらに単純な柱や板に加工します。そうすると複雑な構造物をより簡単に作ることができます。
全身の筋力や柔軟性、知覚情報なども同じで、最初に簡単な課題で精錬し、柱や板のような基本的な部品のように単純な運動スキルを生み出し熟練させていきます。
それらを組み合わせてより複雑な運動課題ができるようになるわけです。運動スキルは入れ子状になっていて、できあがったシンプルな運動スキルは更に大きな運動スキルに含まれながら複雑に発達するわけです。
ここまでのポイントは三つ。運動スキルは運動プログラムの様に「やり方を憶えて再現するものではない」ということと「運動スキルは運動する本人にしか生み出せない」ということ。そして運動スキルは達成可能な運動課題を達成する過程で作られます。単純な運動スキルはより大きく複雑な運動スキルの中に入れ子状に含まれながら、更に大きな運動スキルに含まれながら発達することになります。(その3に続く)



生活課題を達成するのは、筋力ではない!-運動スキルの重要性(その2)
前回は、1人1人の運動システムは異なった個性の運動リソース群で構成されているので、それぞれの個性に合った運動スキルを生み出して発達させることが必要だろうといったことを述べました。そして課題を達成するのは、運動リソースである筋力や柔軟性などではなく、それらの運動リソース群を利用して課題達成するための「運動スキル」であるということも述べました。
CAMRでは運動スキル学習を効率的に進めるための手順を大まかに定めています。このシリーズの目的はそれを紹介することです。しかしその前にまずはその運動スキルを様々な視点からもう少し理解してみます。そうしないと簡単に誤解してしまう恐れがあるし、逆に理解すると自然にそれを改善する方法が導かれるからです。
まず運動スキルの話をすると「それは運動プログラムである」と単純に勘違いされる方がいます。運動プログラムは課題達成のやり方を学習してそれを再現すると考えられることが多いです。憶えた方法や形を再現するわけです。だから憶えていない、練習していない課題は達成できないわけです。
最近のコンピュータのAIは、様々な課題とその解決方法をたくさん学習して、より適切な解決方法を選び出すようになっています。その進歩は驚くほどですが、やはり問題解決や課題達成するまでにはたくさんの学習が必要です。現在は特定の分野で様々な事例をたくさん学習することでやっと特定分野での課題達成が可能になっています。
一方運動スキルはむしろ、その場で利用可能な運動リソースを見つけて、必要な課題達成のためにそれらの利用方法を生み出します。初めて出会った課題でも、なんとか利用可能な運動リソースを見つけて、それを利用して課題達成のための方法として生み出されるのが運動スキルです。
たとえば片麻痺患者さんが障害後に初めて歩きだすときの様子を観察すると、身体の内外に利用可能な運動リソースを探索します。それらを試行錯誤して分回しや引きずりや伸び上がり、そしてそれらを複合した様々な自分にあった運動スキルを「誰に教わるでもなく」生み出されます。
特にたくさんの他の患者さんの運動スキルを学習する必要もありません。一つ一つ自分で見つけだしていきます。もちろんその背景には、小さな頃から様々な運動問題を解決し、たくさんの運動課題を達成してきたという経験がものを言いますし、運動以外にも日常生活での様々な経験が影響します。身体リソースや環境リソースが持ち、それらが生み出す意味や価値を知っているから、色々な新しい運動スキルを生み出せるわけです。
たとえば杖は歩行の支持やバランスの助けにも使えますが、ものを叩いて音を出し通信手段にしたり、ものをたぐり寄せたり、あるいは立ち上がりの道具になったり、武器になったりもします。小さい頃から学んだ身体やものの意味や価値が更に新しく複雑な意味や価値を生み出すのです。
あまりに一般的な運動に関する経験やそれ以外の経験が、意味や価値の視点から結びついて、新しい意味や価値を生み出します。
これは特定の問題解決の学習はしなくとも、一般的な様々な学習から導かれるような雑多な経験を基に特定の未知の分野の問題解決を導き出すようなものです。まさしく人が生きてきた様々な経験全てが活かされてくるのです。
まだ実現されていない汎用型のAIの能力、あるいはそれ以上のものなのかも知れませんね。
次回はもう少し運動スキルについての理解を進めておきます。その後にどのように効率的に運動スキル学習をするかの道筋が見えてくるはずです。(その3に続く)
※No+eに毎週木曜日は、別のエッセイを投稿中!https://note.com/camr_reha